Plan du chapitre
- Introduction et problématique
- I – Les caractéristiques de la réponse immunitaire adaptative
- II – La place des anticorps dans la réponse immunitaire adaptative
- III – Paragraphe titre 3
- IV – Paragraphe titre 4
- V – Paragraphe titre 5
- Exercices
- Entrainement sur des exercices de type bac
- Pour aller plus loin

Cours et schémas en version imprimable
Ressources du TP1
FICHES TECHNIQUES
Activités du chapitre
Ce site a été réalisé par Mme et Mr ESTHER

Introduction
L’immunité innée permet une réponse rapide contre les pathogènes. Elle constitue donc une 1ère barrière de défense. Cependant, elle n’est pas toujours suffisante et s’accompagne chez l’Homme (et tous les Vertébrés) d’une seconde réponse appelée réponse adaptative.
Problématique
Quels sont les caractéristiques et les mécanismes de l’immunité adaptative ?
Ce site a été réalisé par Mme et Mr ESTHER
I – Les caractéristiques de la réponse immunitaire adaptative
I1 – Le prolongement de la réponse immunitaire innée
Lorsqu’une infection se prolonge ou qu’une tumeur s’installe, les mécanismes de l’immunité adaptative se mettent en place. Cette réponse secondaire est plus lente (elle débute au bout de quelques jours) mais aussi plus spécifique.

Schéma montrant la dynamique d’une infection
(Source : SVT Magnard 1ère Spécialité)
I2 – Une réponse immunitaire spécifique assurée chez les Vertébrés
Alors que l’immunité innée est largement répartie parmi les êtres vivants (car beaucoup possèdent des phagocytes), l’immunité adaptative est propre aux Vertébrés.
L’immunité adaptative se caractérise notamment par des leucocytes circulants d’un autre type : les lymphocytes.
Les lymphocytes T s’activent principalement lors d’une infection virale et/ou une tumeur. Les lymphocytes B s’activent principalement lors d’une infection bactérienne.
D’autre part, des molécules spécifiques à la maladie en cours : les anticorps.
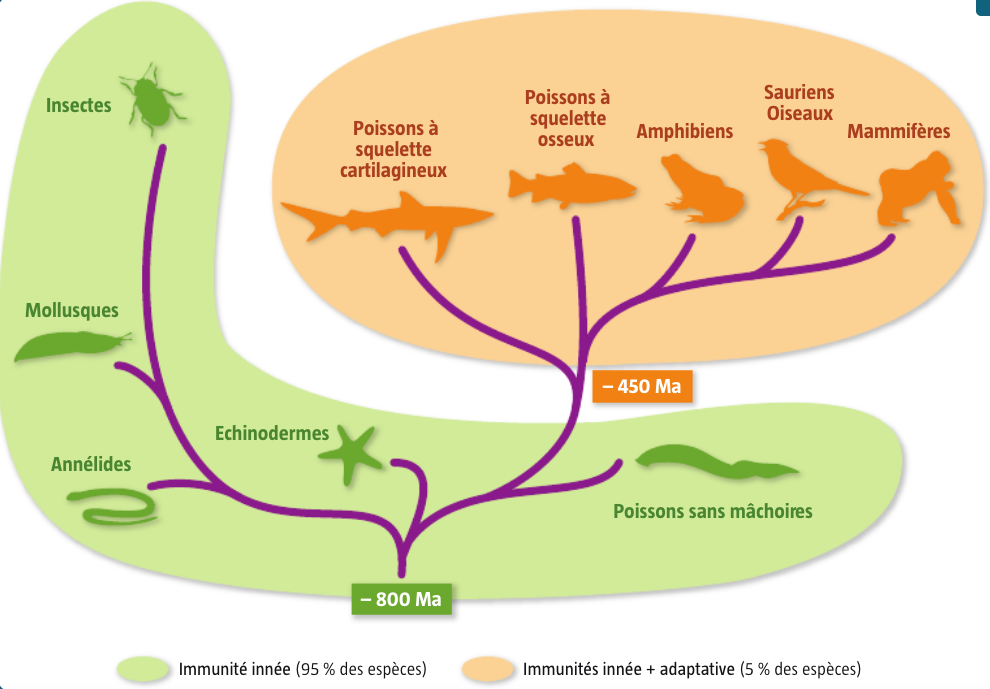
Schéma montrant les différents types d’immunité dans le monde vivant (Source : SVT Magnard 1ère Spécialité)
Ce site a été réalisé par Mme et Mr ESTHER
II – La place des anticorps dans la réponse immunitaire adaptative
Les réactions immunitaires adaptatives mettant en jeu des anticorps sont appelées réponse immunitaire à médiation humorale. Le terme « humeur » est un ancien terme médical désignant les liquides d’un corps. Cette défense se déroule donc principalement dans le milieu extracellulaire, dans le sang ou la lymphe.
II1 – La structure d’un anticorps
Les anticorps sont des immunoglobulines qui circulent dans le sang et la lymphe. Les anticorps (Ac) sont constitués de 2 chaines lourdes identiques et de 2 chaines légères identiques. Ces 4 chaines sont associées et assurent deux fonctions :
- Sur leur partie constante (à tous les Ac), les Ac peuvent se fixer à des récepteurs des cellules phagocytaires
- Sur leurs deux extrémités, identiques sur un même Ac mais très variable selon les Ac, ils peuvent se lier à des antigènes (Ag) qui sont complémentaires.
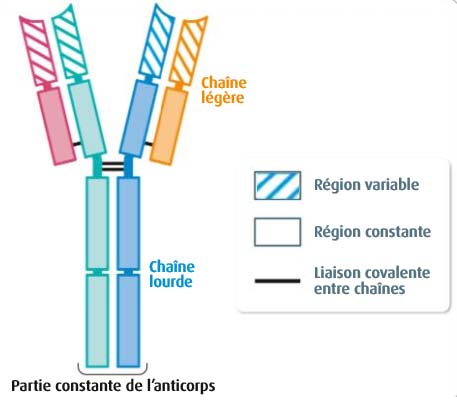
Schéma bilan montrant la structure d’un anticorps (Source : Belin 1ère Spécialité 2019 – modifié)
Lors de la liaison entre un anticorps et des antigènes, il se forme un complexe immun. Celui-ci est observable à l’œil nu lors du test d’Ouchterlony – TP 3 (qui impliquent des millions de molécules agglutinées). D’autres méthodes comme le test ELISA – TP 5 utilise cette propriété d’agglutination pour détecter les Ac présents chez un individu.
Transition : Les chercheurs ont donc réalisé des expériences pour comprendre quelles cellules immunitaires étaient à l’origine des anticorps.
II2 – Les cellules assurant la production des anticorps
Problème : quelles sont les cellules immunitaires produisant les anticorps ?
Les anticorps sont sécrétés par des LB (lymphocytes B) dits sécréteurs ou plasmocytes. Les LB sont formés dans la moelle osseuse rouge et subissent de nombreuses transformations, dont la capacité à produire des immunoglobulines.
Chaque LB va exprimer au niveau de sa membrane un seul type d’Ac (ou Ig). Il sera donc capable de reconnaître un seul type d’Ag. Chaque LB sera faiblement cloné.
L’organisme contient en permanence, avant même toute agression, des millions de LB différents pouvant donc détecter une très grande variété d’Ag.
Transition : On peut donc se demander comment nos 25 000 gènes peuvent produire une quantité quasi infinie d’anticorps capables d’identifier une si grande quantité d’antigènes présents dans notre environnement.
II3 – L’origine de la diversité des anticorps produits
Problème : Comment peut-on expliquer l’immense diversité d’anticorps produits par un organisme ?
La réaction immunitaire adaptative doit prendre en compte une grande diversité d’agents pathogènes, leur variabilité et leur évolution.
Des mécanismes particuliers engendrent des combinatoires immenses de gènes et de protéines composites notamment dans le cas des anticorps :
- après leur transcription, les ARN pré-messager des futurs anticorps subissent un épissage alternatif différent et aléatoire selon les cellules
- recombinaison de segments de gènes exprimant les parties constantes et variables des chaînes lourdes et légères des immunoglobulines ;
- assemblage des chaînes lourdes et légères.
Ces mécanismes aléatoires engendrent une diversité telle que tous les antigènes possibles sont en principe reconnaissables.
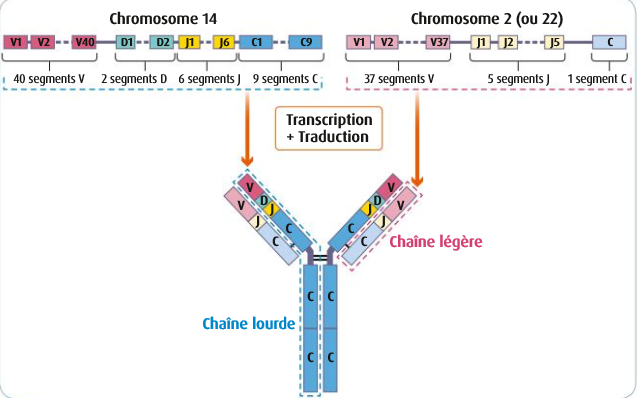
Schéma montrant l’origine de la diversité des anticorps (Source : Belin 1ère Spécialité 2019)
Transition : On peut donc se demander ce qui se passe lorsque les anticorps produits reconnaissent des molécules propres à l’organisme.
4 – Le contrôle de la diversité des anticorps produits
Problème : Comment peut-on expliquer l’absence d’anticorps dirigés contre l’organisme chez un individu en bonne santé ?
Lors de la production de lymphocytes dans la moelle osseuse, l’organisme fabrique aussi des cellules reconnaissant (donc réagissant contre) ses propres molécules. Dans ce cas, ces lymphocytes auto-réactifs sont naturellement éliminés donc la réponse adaptative ne se déclenche pas. Dans le cas des maladies auto-immunes, ces lymphocytes auto-réactifs ne sont pas éliminés et l’organisme subit une réponse immunitaire adaptative contre ses propres tissus.
Dans la diversité produite, une première sélection élimine ce qui est incompatible avec le soi, évitant des réactions immunitaires qui se déclencheraient contre des parties saines de l’organisme
Bilan intermédiaire : Dans le cas d’une infection extracellulaire, les lymphocytes B vont permettre une action efficace de lutte. Cependant, les virus vont infecter le milieu intracellulaire et certaines de nos propres cellules peuvent dysfonctionner ce qui peut être dangereux pour l’organisme. On peut donc se demander quel type de défense va se mettre en œuvre dans ce contexte.
Ce site a été réalisé par Mme et Mr ESTHER
III – La réponse immunitaire adaptative liée à une cellule anormale de l’organisme
Les réactions immunitaires adaptatives luttant contre des cellules anormales de l’organisme sont appelées réponse immunitaire à médiation cellulaire.
Commençons par comprendre comment on « attrape » la grippe !
III1 – La détection des cellules anormales de l’organisme
Problème : Comment les cellules anormales d’un organisme sont-elles identifiées ?
Un 2ème type de lymphocyte, portant des récepteurs, appelés récepteurs T (différents des Ac) intervient dans la réponse adaptative. Les récepteurs T sont spécialisés dans la reconnaissance d’un antigène présenté par le CMH d’une cellule de l’organisme, appelée CPA (cellule présentatrice de l’antigène).

Schéma bilan montrant la reconnaissance entre un LT4 et une CPA (Source : Belin 1ère Spécialité 2019)
III2 – La diversité des récepteurs T des lymphocytes T
Chaque récepteur T est lui aussi constitué d’une partie constante (à tous les récepteurs T) et d’une partie variable, ce qui permet une reconnaissance d’un très grand nombre d’antigènes potentiels.
Comme les LB, les LT sont produits dans la moelle osseuse, ils possèdent un seul type de récepteur en grande quantité sur leur membrane, ils sont éliminés s’ils reconnaissent une molécule normale de l’organisme.
Bilan intermédiaire : Dans la cas d’une infection extracellulaire, des lymphocytes B spécifiques vont intervenir alors que dans une anomalie intracellulaire, des LT vont entrer en jeu. De nombreuses cellules en veille circulent dans l’organisme en permanence. On cherche donc à comprendre comment un antigène peut déclencher une réaction immunitaire adaptative.
Ce site a été réalisé par Mme et Mr ESTHER
IV – Le déclenchement des réponses immunitaires adaptatives
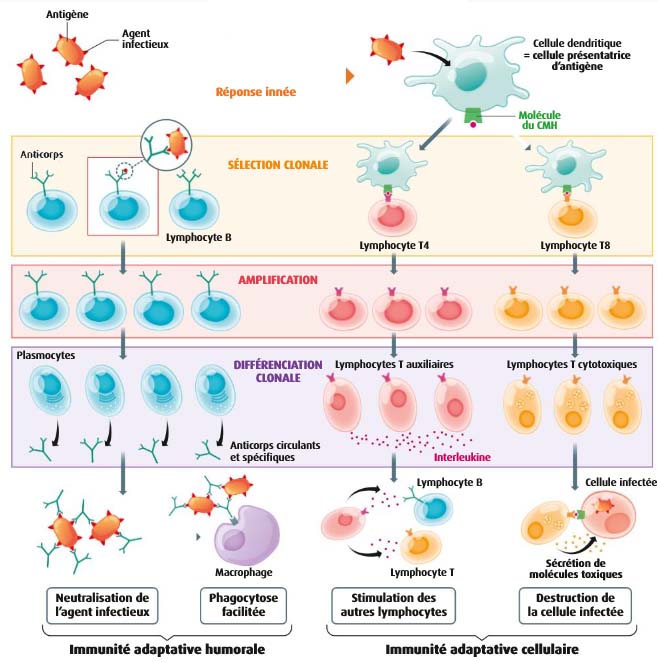
Quelque soit l’origine de l’antigène, les 2 réactions adaptatives déclenchent les 3 mêmes étapes de défense immunitaire : sélection clonale, amplification et différenciation.
- Une sélection clonale réalisée par l’antigène
Problème : Comment les lymphocytes spécifiques d’un antigène sont-ils identifiées ?
En permanence, des millions de clones de LT et de LB différents sont présents dans le système immunitaire. Comme ces cellules n’ont jamais rencontré l’antigène, ces lymphocytes sont dits naïfs. Ces cellules immunitaires vont circuler dans le sang, la lymphe et régulièrement séjourner dans les ganglions lymphatiques (où migrent les cellules phagocytaires de l’immunité innée devenues CPA).
Si un lymphocyte reconnait l’antigène qui lui est spécifique, il est alors dit activé. Cette étape est donc qualifiée de sélection clonale.
- Une amplification clonale sous contrôle des LT4
L’activation d’un lymphocyte (LB ou LT) se traduit par sa multiplication intense par mitoses. C’est la phase de prolifération ou amplification clonale. Dans la majorité des réactions immunitaires, cette multiplication est dépendante de l’action des LT4.
A la fin de cette étape, l’organisme qui possédait initialement quelques milliers de clones capables d’identifier l’antigène en possède plusieurs millions (à centaines de millions).
- Une différenciation des clones en cellules effectrices
Les clones formés ont ensuite deux devenirs possibles :
- Majoritairement, ils vont se différencier, c’est-à-dire modifier leur activité cellulaire et leur production de protéines pour préparer leurs actions immunitaire : on parlera alors de cellules effectrices (elles effectuent, réalisent une action). La durée de vie de ces cellules est de quelques semaines.
- En plus petit nombre, certains de ces clones vont persister dans l’organisme durant de longues années, même après la guérison du fait de leur très longue durée de vie. Ces cellules mémoires joueront un rôle très important en cas de nouvelle rencontre avec le même antigène.
a. La différenciation des LB
Les LB activés se différencient en LB sécréteurs ou plasmocytes. Ce sont de grosses cellules qui produisent de très grandes quantités d’anticorps (protéines).
Un plasmocyte actif peut sécréter jusqu’à 5000 Ac circulants (dans le plasma) par seconde !
Les Ac libérés vont neutraliser les antigènes en provoquant leur agglutination par formation de complexes immuns. Ainsi, les pathogènes sont inactivés. De plus, du fait de leur site de fixation aux cellules phagocytaires, les Ac vont faciliter la phagocytose des agents infectieux.
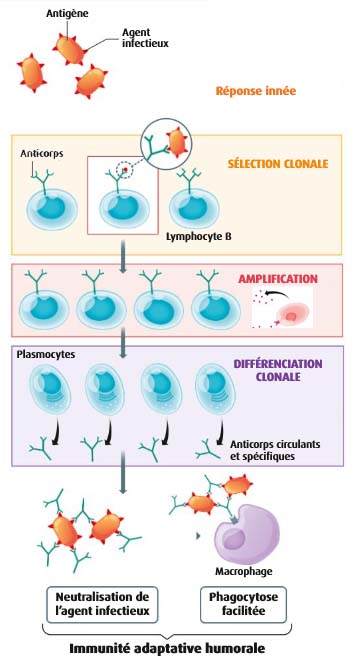
Schéma bilan montrant le déclenchement de la réponse immunitaire adaptative humorale
(Source : Belin 1ère Spécialité 2019 – modifié)
b. La différenciation des LT8
Les LT CD8 (ou LT8) activés se différencient en LT cytotoxiques ou LTc. Ce sont de cellules qui produisent des molécules chimiques appelées perforines qui vont perforer la membrane des cellules anormales ou infectées par un virus, provoquant ainsi leur mort par apoptose (les cellules meurent en quelques minutes).
- La différenciation des L4
Les LT CD4 (ou LT4) activés se différencient en LT auxiliaires ou LTa. Ce sont des cellules qui produisent des molécules chimiques appelées interleukines 2 (= IL2) qui vont envoyer des signaux de multiplication aux lymphocytes activés.
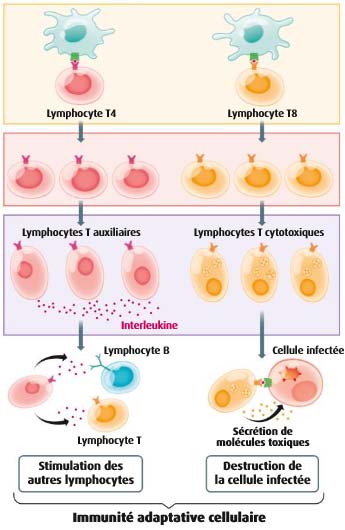
Encart – VIH et SIDA – une atteinte des LT4
Le SIDA (Syndrome d’ImmunoDéficience Acquise) est une maladie causée par un virus : le VIH (Virus de l’Immunodéficience Humaine) qui infecte notamment les LT CD4. Cette infection se déroule en 3 étapes :
1) La primo-infection (ou phase d’infection) : le virus entre dans l’organisme et infecte les LT CD4. Le système immunitaire va alors détruire les LT4 infectés par les LTc ce qui limite la progression du virus, mais l’incorporation du génome viral dans les cellules infectées maintient la contamination.
2) La phase asymptomatique (ou phase d’infection chronique) : la diminution progressive des LT CD4 empêche la production d’Ac par les LB et l’activation des LT CD8 cytotoxiques contre tous les agents bactériens pénétrant dans l’organisme.
3) La phase du SIDA déclaré : du fait du faible nombre (et de la faible efficacité du système immunitaire, des maladies opportunistes peuvent alors se développer.
L’effondrement des défenses immunitaires, dans le cas du SIDA, montre que les mécanismes immunitaires sont en permanence à l’œuvre. Une veille immunitaire est toujours présente, assurée par les cellules phagocytaires et des lymphocytes. Le SIDA montre aussi le rôle fondamental des LT4 dans la majorité des réactions immunitaires.
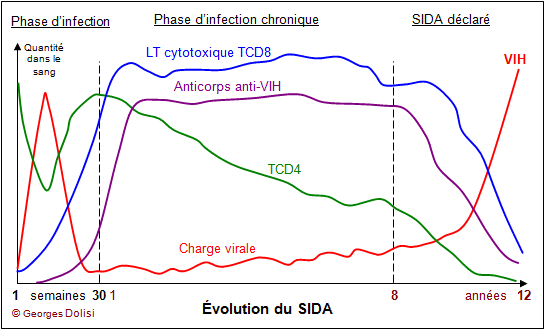
Schéma montrant l’évolution de la charge virale, des anticorps et des lymphocytes lors d’une infection par le VIH (valeurs moyennes – variables selon les individus atteints)
Conclusion
La réponse immunitaire adaptative est lente à se mettre en place mais permet une réponse spécifique et massive contre un agent infectieux ou des cellules anormales. Dans la majorité des cas, l’organisme peut retrouver une bonne santé après l’activation du système immunitaire adaptatif.
Une vidéo pour réviser (très complète et bien illustrée) : vivement conseillée !!!!
Ce site a été réalisé par Mme et Mr ESTHER

Ce site a été réalisé par Mme et Mr ESTHER

Voici quelques exemples possibles de sujets de bac sur ce chapitre :

Comment peut-on expliquer le rejet de greffes ?
