
Plan du chapitre
- Introduction et problématique
- I – L’approvisionnement des cellules musculaires en glucose
- II – La glycémie et sa régulation
- III – Les diabètes, des dysfonctionnements de la régulation glycémique
- Conclusion
- Exercices
- Entrainement sur des exercices de type bac
- Des pistes pour le Grand Oral

Cours et schémas du chapitre
Ressources du TP 15 – Le foie lavé
Activités du chapitre
– Activité 1- Les effets du jeûne (+ corrigé)
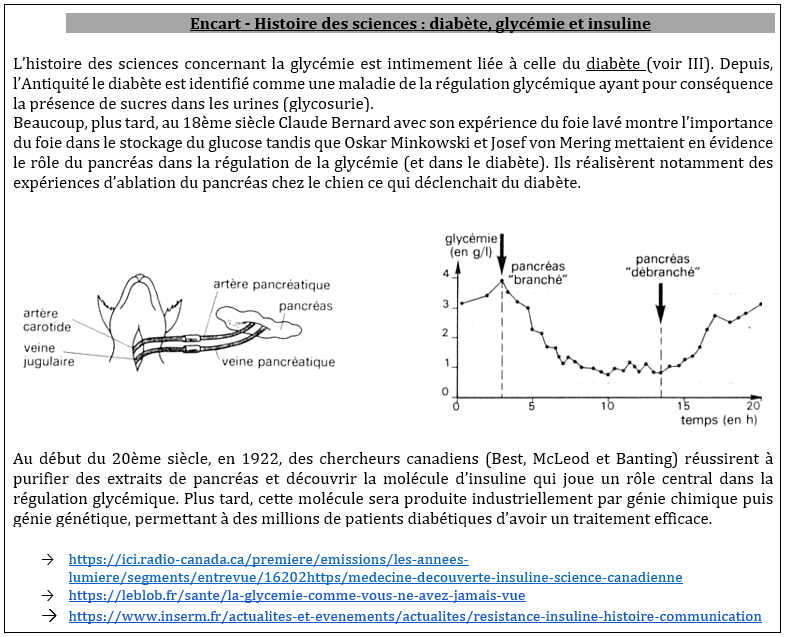
– Activité 2 – Le diabète de type 1
– Activité 3-Le diabète de type 2
– Activité 4 – La metformine + Corrigé
– Activité 5 – Hormones et activité physique + corrigé
– Activité – L’effet hypoglycémiant d’une molécule de synthèse (associée au QCM Pronote)
En bonus : – Activité La régulation de la glycémie et l’effort physique – Type 1

Ce module d’exercices a été conçu à partir du cours du prof de cette page à l’aide d’une intelligence artificielle (Nolej IA)
Ce site a été réalisé par Mme et Mr ESTHER

Introduction
L’ATP est donc la molécule énergétique qui permet la contraction musculaire et l’effort physique. L’ATP est essentiellement renouvelé par l’oxydation des molécules de glucose (et d’acides gras) en réserve dans nos muscles ou apportées par le sang. On peut donc s’interroger sur l’approvisionnement des muscles en glucose, sa mise en réserve sous forme de glycogène, et plus généralement sur le lien entre la glycémie et l’effort physique. Faut-il vraiment manger des sucres lents (un bon plat de spaghettis !) avant un effort physique d’endurance (match de hockey, course à pied, etc) ? Et pour aller plus loin, que se passe-t-il chez les patients diabétiques, peuvent-ils réaliser un effort physique prolongé ?
Problématique
Comment le corps régule-t-il l’approvisionnement en glucose des muscles, notamment au cours d’un effort physique ?
Ce site a été réalisé par Mme et Mr ESTHER
I – L’approvisionnement des cellules musculaires en glucose
I 1 – Origine du glucose consommé par les cellules musculaire
Pour renouveler leur stock d’ATP, et réaliser des contractions, les cellules musculaires ont besoin de nutriments, principalement du glucose et du dioxygène. Plus l’effort réalisé est important, plus ces besoins sont élevés.
Le dioxygène provient de la respiration pulmonaire et du transport sanguin (par les molécules d’hémoglobine, voir chap. précédent). Le glucose peut provenir de plusieurs sources :
- La transformation du glycogène stocké dans les muscles (voir chap. précédent pour l’exemple de la maladie de McArdle) ;
- Le glucose sanguin ;
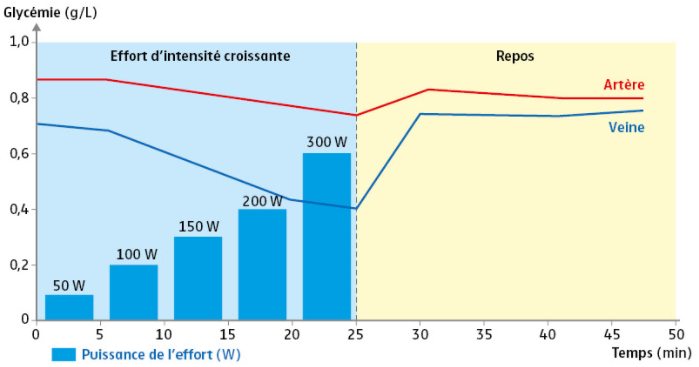
Figure 1 – La glycémie et les efforts physiques au niveau de l’artère et de la veine fémorale ( Source – Manuel Spécialité SVT NATHAN)
On appelle glycémie la concentration sanguine en glucose. Elle est le plus souvent donnée en g/l et oscille autour d’une valeur d’équilibre de 1 g/l. Le glucose présent dans le sang provient notamment de l’alimentation. Il est absorbé au niveau intestinal à la suite d’un repas. L’organisme va stocker le glucose excédentaire sous forme de glycogène au niveau du foie (stockage hépatique) et des muscles (stockage musculaire).
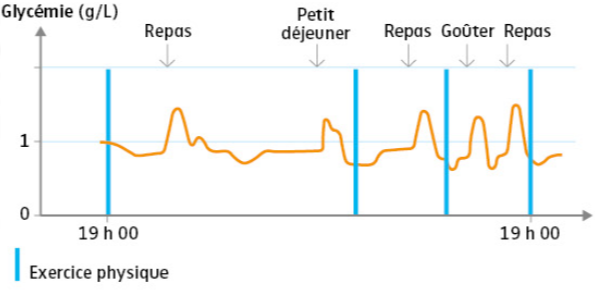
Figure 2 – Les variations de la glycémie au cours d’une journée (Source – Manuel Spécialité SVT NATHAN)
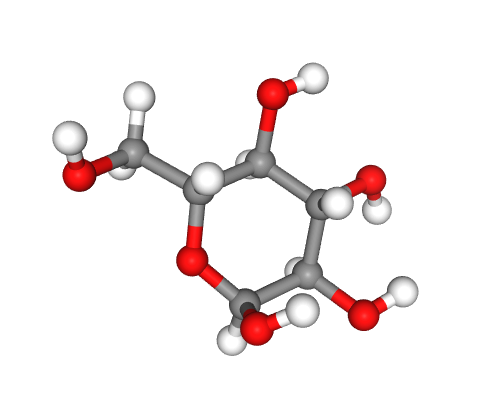
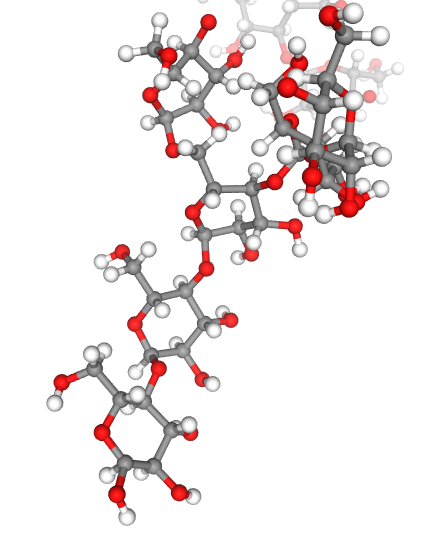
Figure 3 – Représentations moléculaires du glucose (en haut) et d’une portion de molécule de glycogène (en bas) d’après Libmol
Il y a donc un équilibre dynamique entre les flux de glucose entrants et sortants du sang. On appelle organe “source” les organes qui apportent du glucose dans le sang et organes “consommateurs” (ou puits) les organes qui prélèvent du glucose dans le sang.
I 2 – Le rôle central du foie dans le stockage et le déstockage du glucose
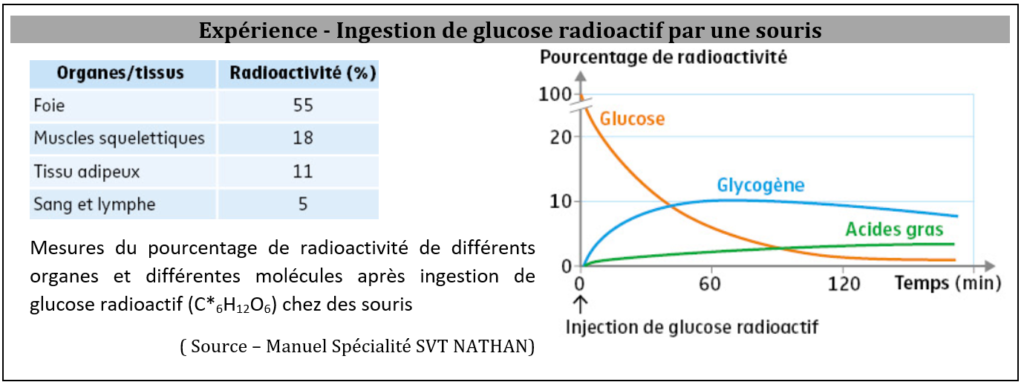
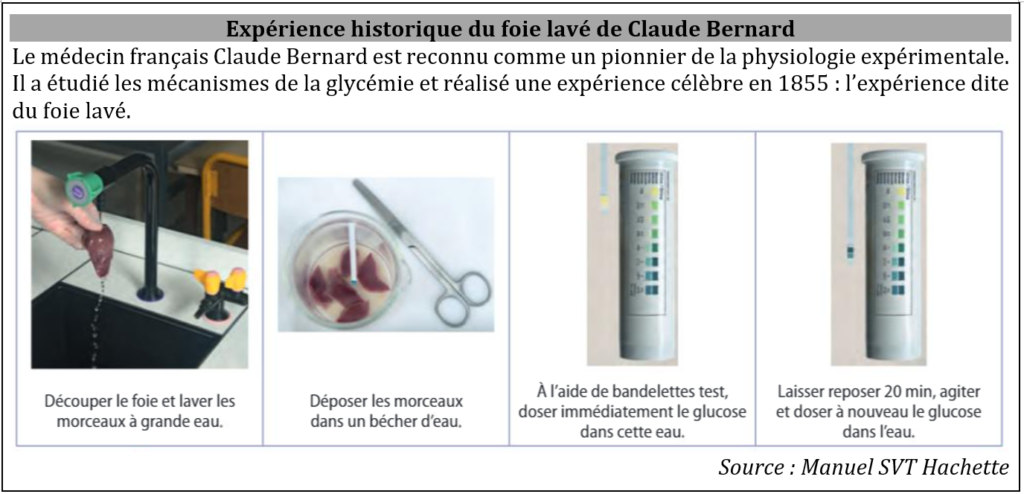
Vidéo – L’expérience historique de Claude Bernard en 1855
L’étude d’expériences sur les flux de glucose dans l’organisme montre que le foie joue un rôle central dans la régulation de la glycémie notamment en permettant le stockage/déstockage du glucose :
- il stocke le glucose sous forme de glycogène ou entraîne sa transformation en acides gras en cas d’excès de glucose sanguin;
- il libère du glucose dans le sang pour permettre l’approvisionnement des muscles lors d’un effort physique ;

Figure 4 – Flux entrants et sortants de glucose dans le sang selon les conditions physiologiques
Question/transition : Quels sont les mécanismes de la régulation de la glycémie ? comment est contrôlé le stockage/déstockage du glucose pour maintenir la glycémie autour de sa valeur de référence de 1 g/L ?
Ce site a été réalisé par Mme et Mr ESTHER
II – La glycémie et sa régulation
II 1 – Le rôle de l’insuline et du glucagon dans la régulation de la glycémie
Le pancréas est un organe situé dans l’abdomen. Il a des fonctions dans la digestion alimentaire en produisant des enzymes digestives et un rôle dans la production d’hormones régulant la glycémie : l’insuline et le glucagon.
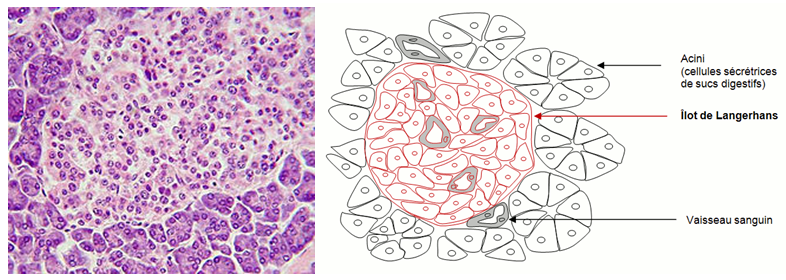
Figure 5 – Photographie d’une préparation microscopique de pancréas (à droite) montrant un îlots Langerhans entouré par des acini et son schéma d’interprétation (à gauche) présentant l’organisation cellulaire du pancréas

L’insuline est sécrétée par les cellules β des îlots de Langerhans du pancréas. Elle joue un rôle hypoglycémiant (diminution de la glycémie) en :
- favorisant l’absorption du glucose par les cellules musculaires et par les cellules hépatiques (foie) ;
- favorisant la synthèse de glycogène, et donc le stockage du glucose, par les cellules musculaires et hépatiques ;
Le glucagon a des effets opposés à l’insuline. C’est une hormone produite par les cellules α des îlots de Langerhans du pancréas. Il joue une rôle hyperglycémiant (augmentation de la glycémie) en provoquant la transformation du glycogène hépatique en glucose et en favorisant sa libération dans le sang. Le glucagon n’a pas d’effet significatif sur les cellules musculaires.
La concentration hormonale en insuline/glucagon varie rapidement en fonction de la glycémie (la demi-vie de ces molécules est de 5 minutes environ).

Figure 6 – Graphique présentant les variations de la sécrétion des hormones pancréatiques en fonction de la glycémie
Comment ces deux hormones agissent-elles au niveau cellulaire ?
II 2 – Effets de l’insuline et du glucagon à l’échelle cellulaire
Les cellules hépatiques (hépatocytes) possèdent à leur surface des récepteurs membranaires de l’insuline et du glucagon. Les cellules musculaires ne possèdent que des récepteurs à l’insuline.
L’insuline et le glucagon se fixent sur des récepteurs membranaires spécifiques par complémentarité de forme 3D ; ce que l’on pourrait comparer à une complémentarité clé-serrure.
La fixation de l’insuline sur son récepteur déclenche une cascade d’évènements cellulaires qui conduisent :
- à l’augmentation du nombre de transporteur du glucose facilitant l’entrée du glucose dans les cellules ;
- à une modification de l’activité enzymatique favorisant la transformation du glucose en glycogène ;
La conséquence est donc un effet hypoglycémiant.
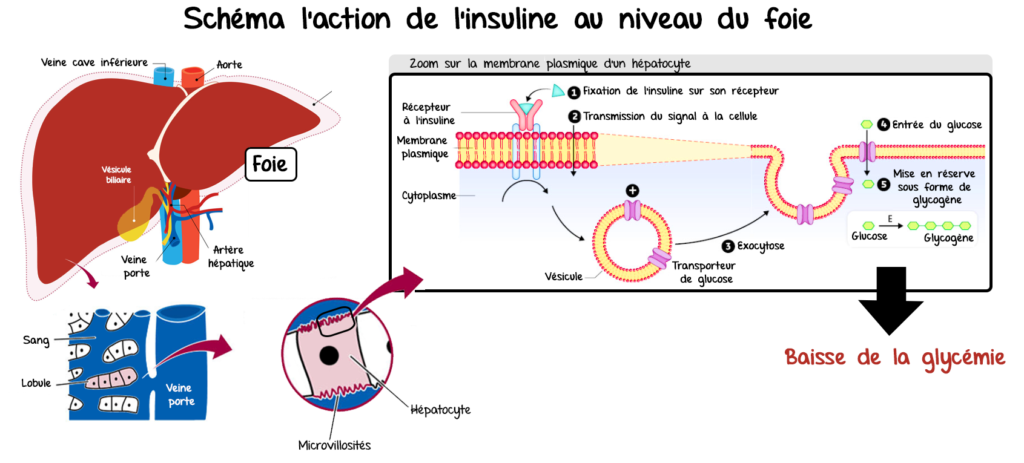
Les actions de l’insuline sous forme d’une animation (pensez à cliquer sur les organes pour plus de détails) :
La fixation du glucagon sur son récepteur déclenche une cascade d’évènements entrainant une modification de l’activité enzymatique et la transformation du glycogène en glucose. Ce dernier est ensuite libéré vers le sang.
Le glucagon a donc des effets hyperglycémiant.
Les actions du glucagon sous forme d’une animation (pensez à cliquer sur les organes pour plus de détails) :
Question/transition : Les diabètes sont définis comme des “hyperglycémie chroniques”. Quelles sont la ou les causes de ces pathologies ? Comment expliquer l’absence ou la mauvaise régulation glycémique par le système hormonal insuline/glucagon ?
Voici une petite vidéo de résumé !
Ce site a été réalisé par Mme et Mr ESTHER
III – Les diabètes, des dysfonctionnements de la régulation glycémique
Un dysfonctionnement de la régulation de la glycémie entraîne des complications qui peuvent causer des diabètes. Les diabètes sont définis comme des pathologies avec une “hyperglycémie chronique” et ils entraînent un ensemble de symptômes dont une abondance d’urines, une soif intense et la présence de glucose dans les urines (glycosurie).
Les diabètes entraînent des complications graves à long terme : augmentation du risque d’infarctus du myocarde, maladies des reins (néphropathies, insuffisance rénale), nécroses des extrémités, etc.
Remarque : l’un des meilleurs moyens de prévention des diabètes (notamment de type 2) est la pratique régulière d’une activité physique et une alimentation équilibrée.
III 1 – Le diabète de type I
Le diabète de type 1, ou diabète insulino-dépendant, résulte de la destruction des cellules β des îlots de Langerhans par le système immunitaire, qui conduit à une absence de sécrétion d’insuline. C’est une maladie dite auto-immune.
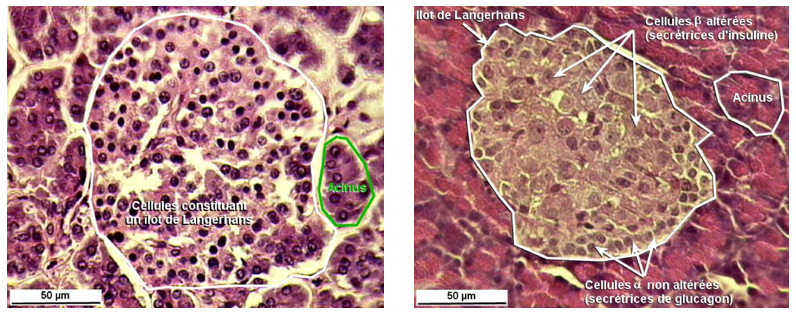
Figure 8 – Photographies de pancréas humain colorés à l’hématum éosine, à gauche chez un individu sain, à droite chez un individu diabétique – observées au microscope grossissement x400
Cette destruction s’explique par l’action du système immunitaire de l’organisme dirigée contre ses propres cellules β sécrétrices d’insuline. En effet, dans les îlots de Langerhans de ces malades, on retrouve de nombreux anticorps dirigés contre les cellules β.

Figure 9 – Photographies de pancréas humain colorés à l’hématum éosine, mettant en évidence la progression des lymphocytes (cellules immunitaires) dans les îlots de Langerhans – observées au microscope G x400
Les diabètes de type 1 représentent 10% des diabètes diagnostiqués. Ils sont traités par insulinothérapie, ce qui permet aux patients d’avoir une espérance de vie “normale”.
Pour aller plus loin : https://www.inserm.fr/information-en-sante/dossiers-information/diabete-type-1
II 2 – Le diabète de type II
Le diabète de type 2, ou diabète non insulino-dépendant, est provoqué par une baisse de sensibilité des cellules cibles à l’insuline : on parle alors d’insulinorésistance. D’abord compensée par une production accrue d’insuline, l’insulino-résistance conduit à terme à l’épuisement des cellules β et à une insulinodéficience.

Figure 10 – Graphique présentant les principales étapes de mise en place du diabète de type 2
Cette forme de diabète représente 90% des diabètes diagnostiqués. Elle est souvent diagnostiquée tardivement (après 40 ans). C’est une maladie dite multi-factorielle.
La prévalence du diabète de type 2 a fortement augmenté ces dernières années et cela est lié à nos modes de vie (sédentarité, déséquilibre nutritionnel, etc.) qui constituent des facteurs de risques pour cette maladie.
Pour aller plus loin : https://www.inserm.fr/information-en-sante/dossiers-information/diabete-type-2
Encart – Les diabètes et le sport
La pratique d’une activité physique est fortement recommandée pour éviter le déclenchement d’un diabète de type 2. Cette pratique est à poursuivre même lorsque le DT2 est déclaré.
Lors d’un diabète de type 1, la difficile régulation de la glycémie peut être un frein à la pratique d’un activité physique, notamment chez les jeunes. Pourtant, elle est dans ce type de diabète aussi recommandée pour limiter les risques cardio-vasculaires. Elle doit cependant être plus encadrée et les activités « trop vigoureuses » sont à limiter. La balance bénéfice/risques penche du côté des bénéfices car les diabètes entrainent tous une augmentation des risques cardio-vasculaires.
Ce site a été réalisé par Mme et Mr ESTHER
Conclusion
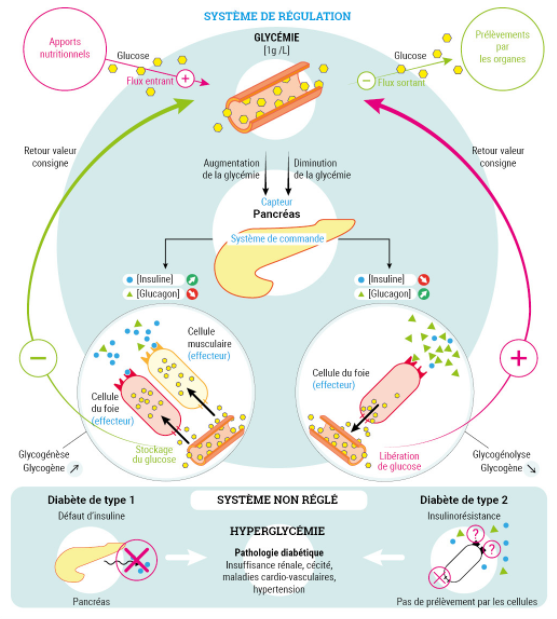
La glycémie est la concentration de glucose dans le sang, maintenue dans un intervalle relativement étroit autour d’une valeur d’équilibre proche de 1g.L-1. Elle dépend des apports alimentaires et est régulée par deux hormones sécrétées par le pancréas : l’insuline et le glucagon. Ce système de régulation hormonale nécessite notamment une reconnaissance entre les hormones et les récepteurs (souvent des protéines membranaires) des organes cibles.
Un dysfonctionnement de la régulation de la glycémie entraîne des complications qui peuvent être à l’origine de diabètes.
Une petite vidéo en anglais très complète !
Un petit exercice :
Ce site a été réalisé par Mme et Mr ESTHER
Ce site a été réalisé par Mme et Mr ESTHER

Voici quelques exemples possibles de sujets de bac sur ce chapitre :
- exercices de type 1
- exercices de type 2 (le diabète de type 1 + corrigé)
- exercices de type ECE1

https://lejournal.cnrs.fr/articles/peut-contrer-les-mefaits-de-la-sedentarite
https://www.revmed.ch/RMS/2007/RMS-114/32335 (Sport et diabète, recommandations)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3352811/ (Activité physique et diabète de type 1)